Publicado por Luiz Eduardo Bessa Silveira – Editor CardioPS
Após 5 anos da última diretriz de hipertensão, a SBC enfim lançou seu novo guideline para a doença crônica mais prevalente no Brasil!

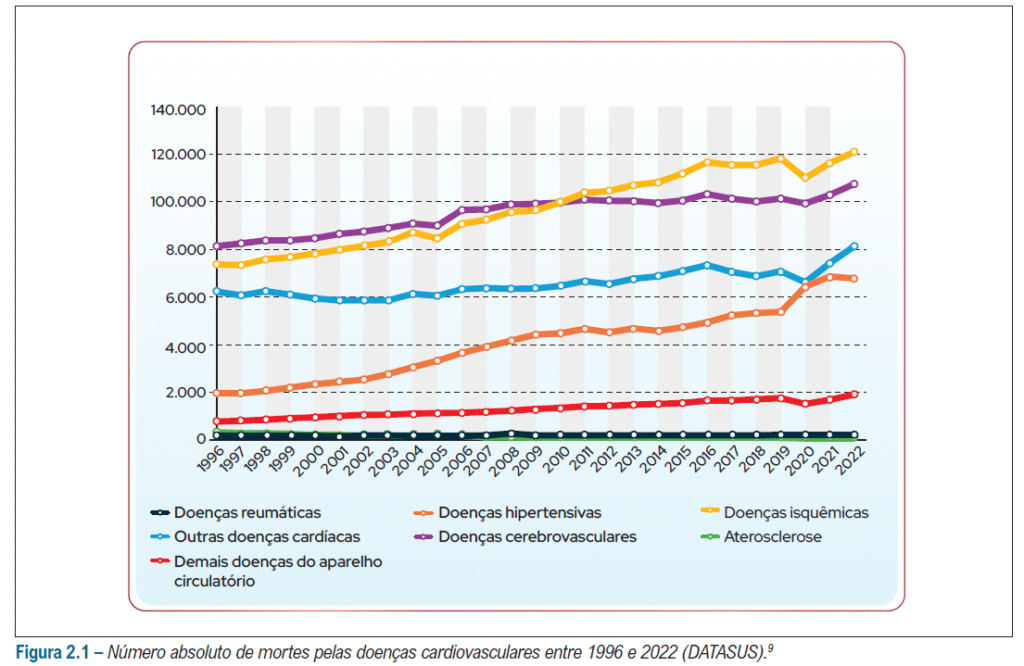
A figura inicial da diretriz ressalta que ainda estamos do maior problema na medicina – as doenças cardiovasculares são a causa principal de morte em todo o mundo e no Brasil, e esse número tende a aumentar nas próximas décadas.
DIAGNÓSTICO
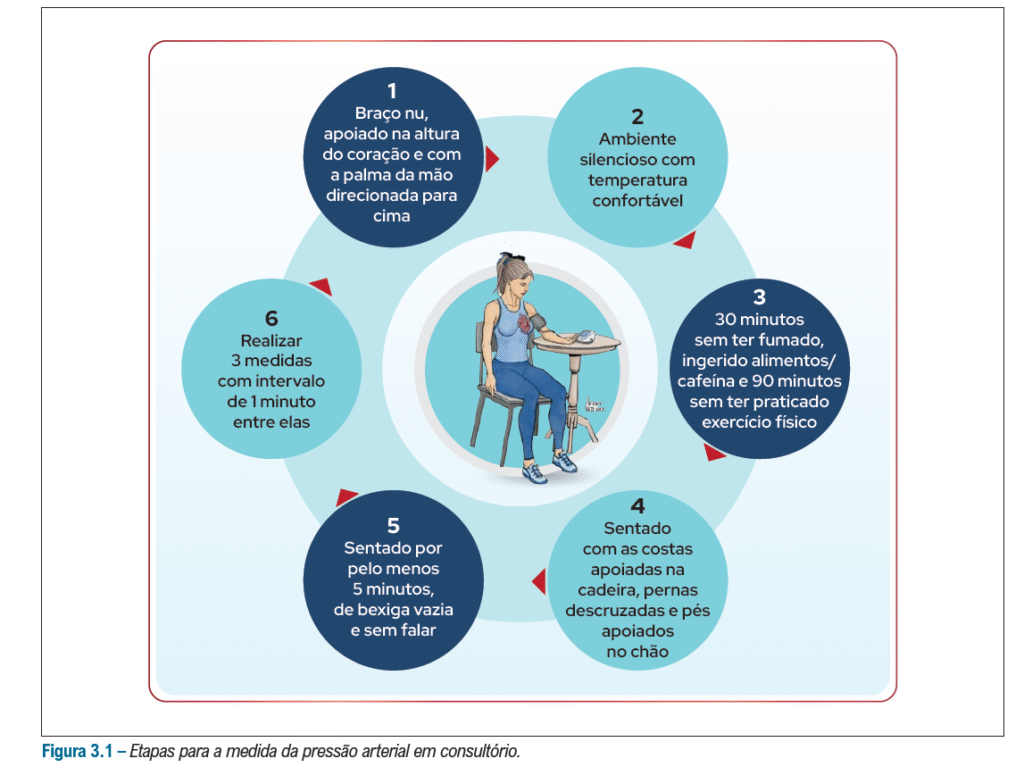
Tudo inicia-se a partir da técnica correta para aferição da PA:
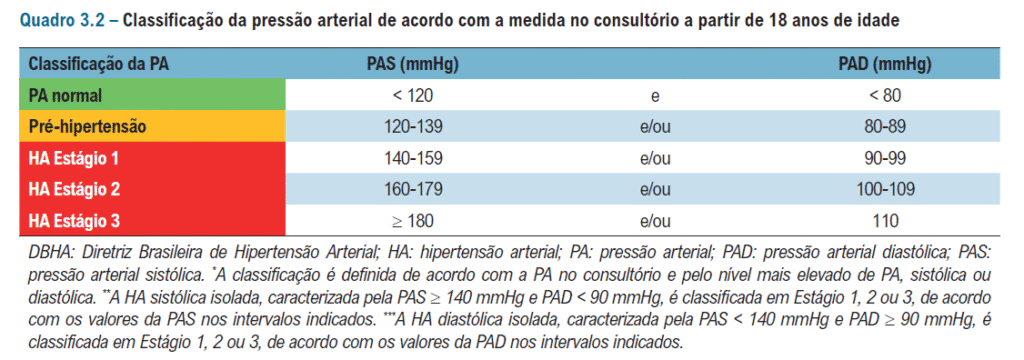
Umas principais mudanças em relação à diretriz passada:
O diagnóstico de pré-hipertensão passar a ser considerado em valores entre 120-139×80-89 mmHg!
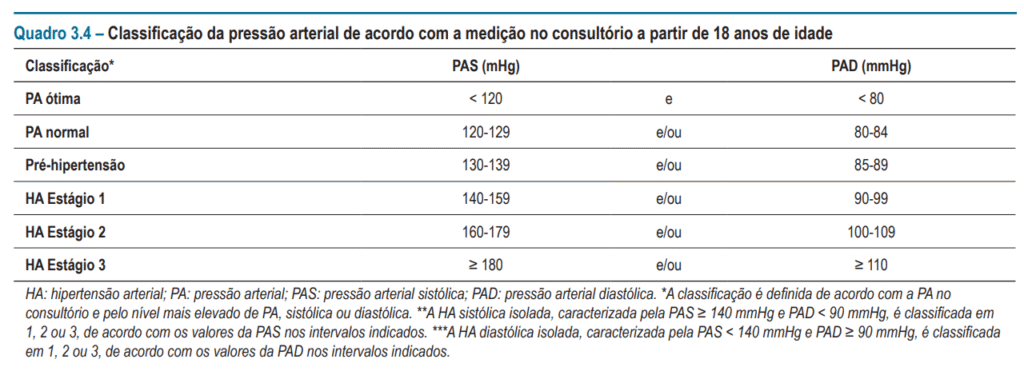
Diretriz antiga (SBC, 2020):
Por que essa mudança é importante?
A importância clínica de identificar valores de pressão arterial ≥120/80 mmHg reside em três pontos principais:
1. Prevenção primária: Intervenções precoces, principalmente mudanças no estilo de vida, podem ser recomendadas para indivíduos com pressão arterial elevada (pré-hipertensos), reduzindo a progressão para hipertensão franca e diminuindo o risco de eventos cardiovasculares futuros.
2. Estratificação de risco: A avaliação do risco cardiovascular global (por exemplo, usando o escore PREVENT – que veremos mais à frente) permite identificar pacientes que, mesmo com essa faixa de pressão arterial, podem se beneficiar de intervenções mais intensivas, especialmente se houver comorbidades como diabetes, doença renal crônica ou risco cardiovascular estimado ≥7,5% em 10 anos.
3. Evidência de dano subclínico: Dados de estudos longitudinais e de ambulatório mostram que já em faixas de pré-hipertensos (≥120/80 mmHg), há associação com maior prevalência de lesão de órgão-alvo, como hipertrofia ventricular esquerda, microalbuminúria e aumento da rigidez arterial.
Portanto, a adoção de valores mais baixos para o reconhecimento de pacientes pré-hipertensos é baseado em evidências robustas de que o risco cardiovascular é contínuo e que intervenções precoces podem modificar a trajetória clínica do paciente, justificando a importância desses valores para o diagnóstico e manejo.
Ressalta-se que na diretriz mais recente da AHA/ACC o ponto de corte para “PA elevada” também é de 12x80mmHg, e na diretriz da ESC esse corte é ainda menor – 120x70mmHg.
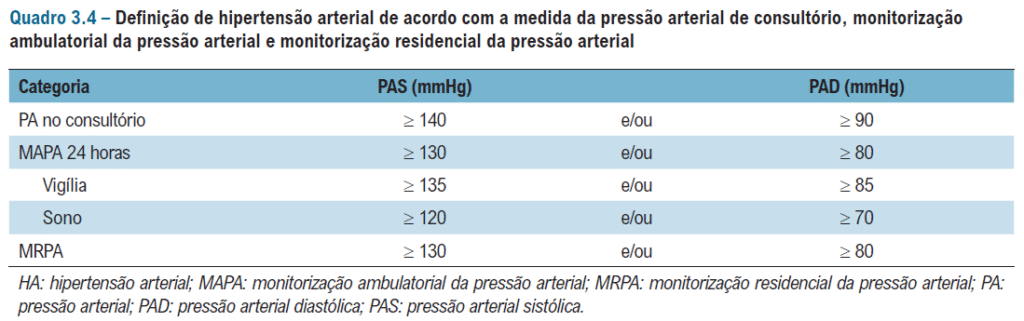
E quais são as apresentações mais comuns no consultório – com medicação e sem medicação?
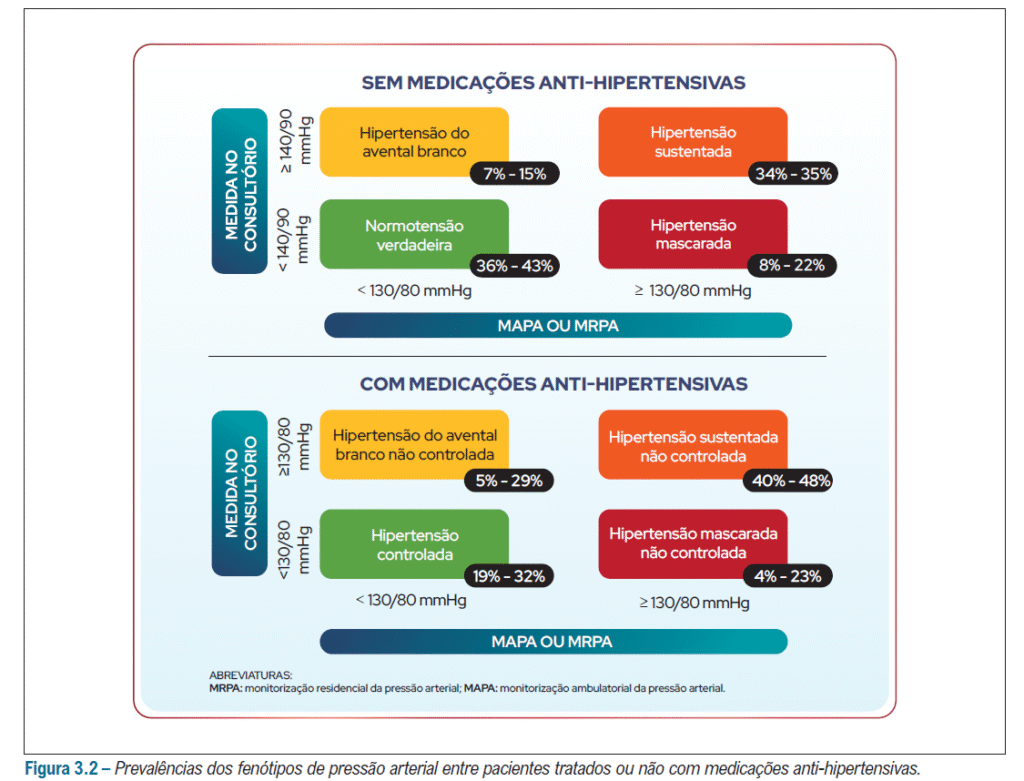
Abaixo estão as condutas diagnósticas frente a classificação específica da hipertensão:
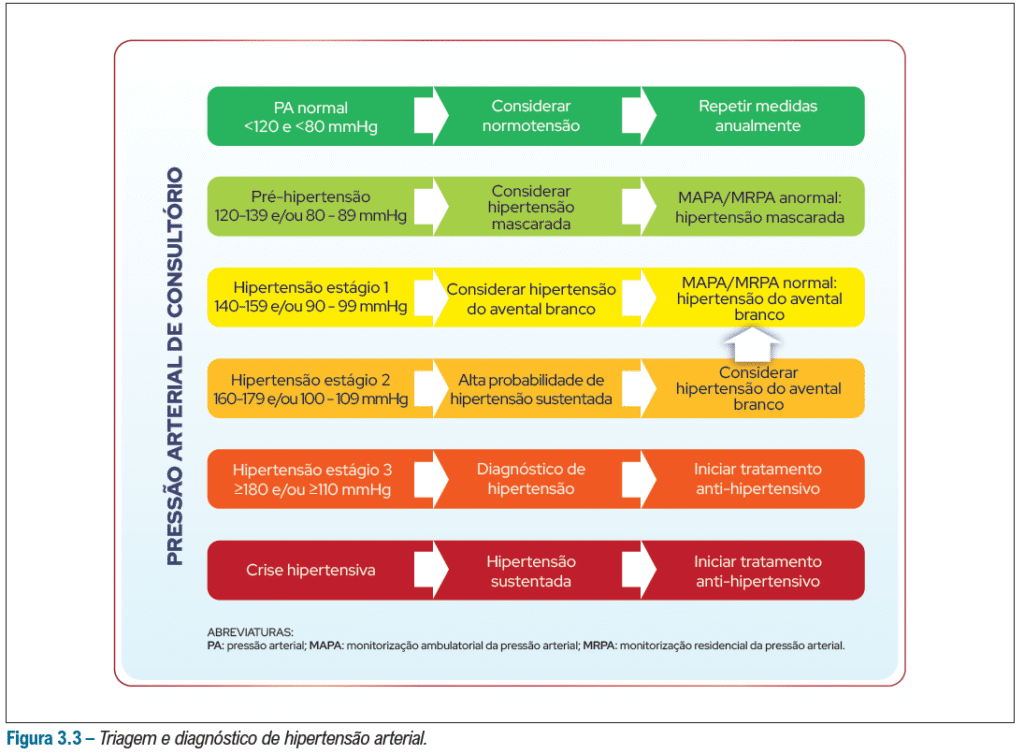
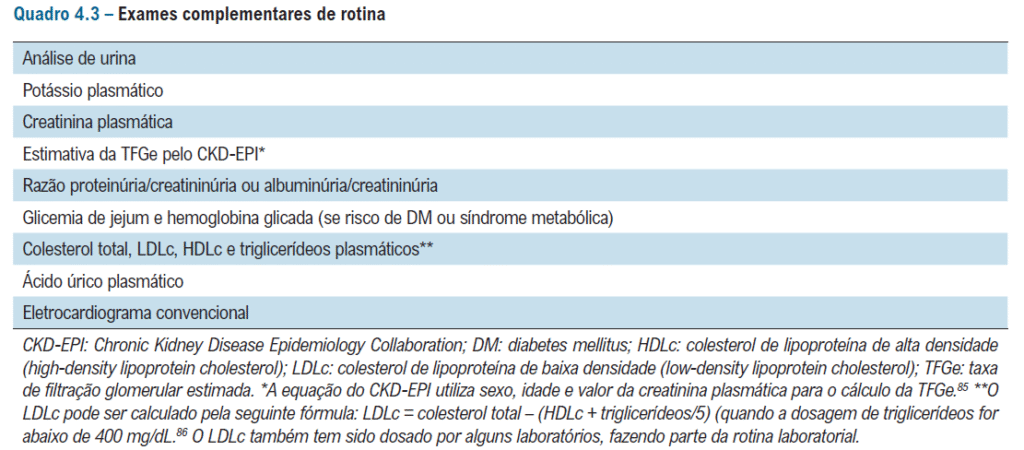
É necessário solicitar exames laboratoriais no momento diagnóstico e também anualmente – caso o paciente esteja compensado com os anti-hipertensivos:
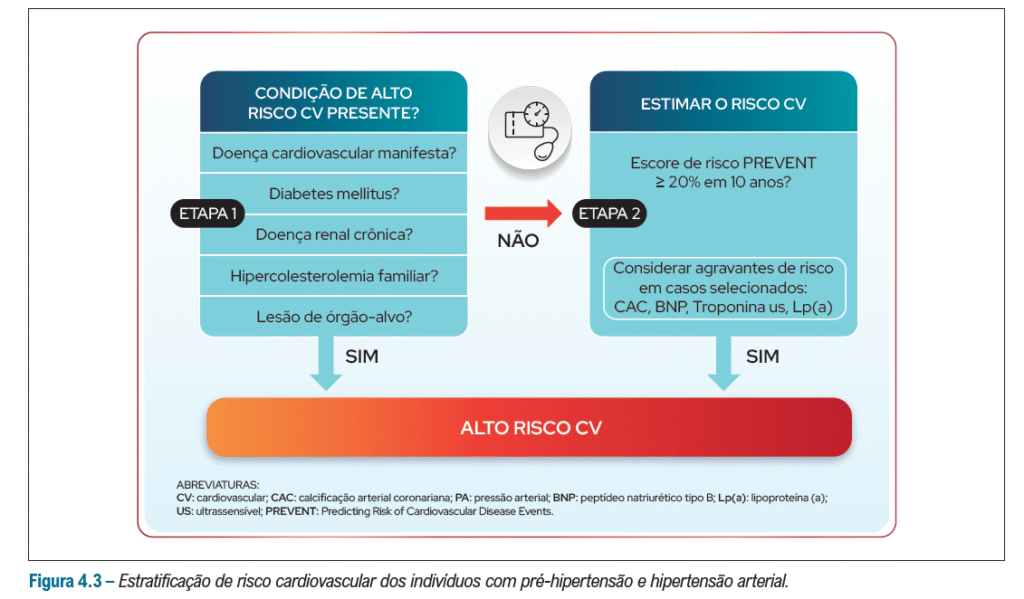
ESTRATIFICAÇÃO
Listamos a segunda principal mudança na diretriz: Não utiliza-se mais a calculadora da SBC – ERG/FRAMINGHAM!
O novo score para estratificação de risco cardiovascular é o PREVENT – da AHA

Score PREVENT – disponível para acesso/cálculo: https://professional.heart.org/en/guidelines-and-statements/prevent-risk-calculator/prevent-calculator
Classificação de risco/estágio da HAS da nova diretriz:
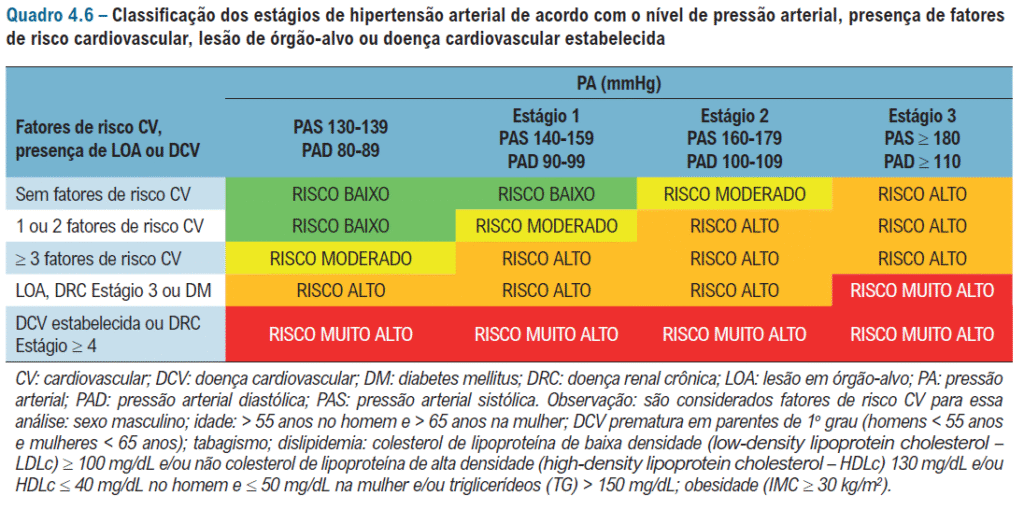
TRATAMENTO
E o terceiro ponto principal do novo guideline – o tratamento agora se torna mais “padronizado”, assim como a meta terapêutica
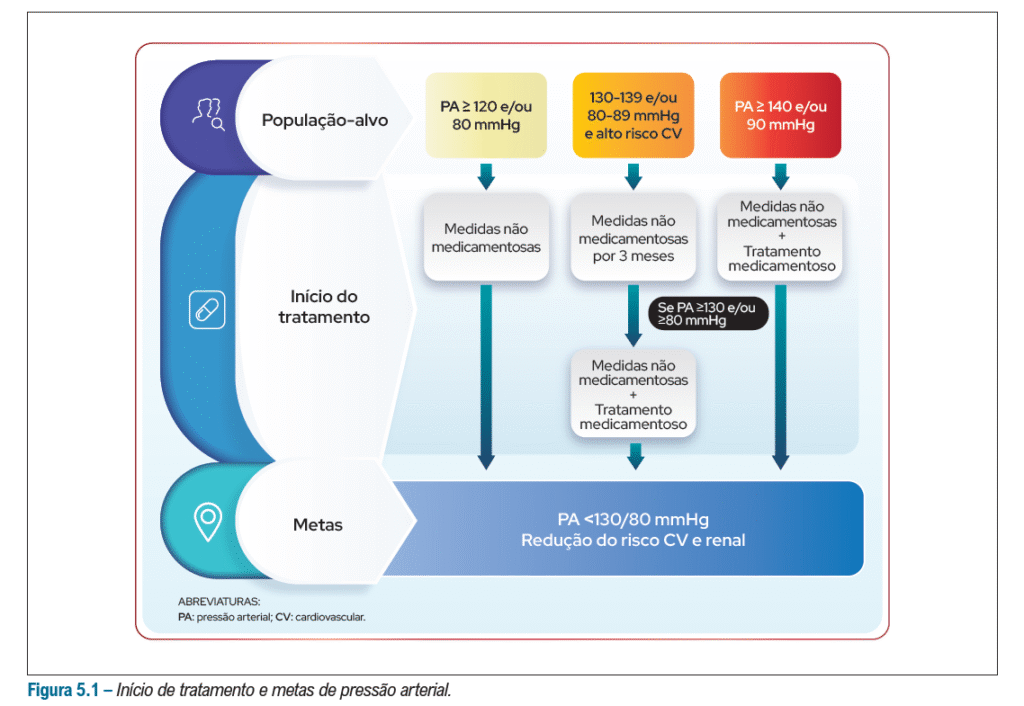
Houveram muitas discussões em relação a nova classificação dos estágios da HAS por essa nova diretriz, mas é importante ressaltar que a indicação de terapia medicamentosa ainda continua a mesma!
– Só é considerada a partir de 130-139 e/ou 80-89mmHg e alto risco CV que não responderam a MEV por 3 meses
OU
– Terapia medicamentosa iniciada diretamente em pacientes com hipertensão estágio I e demais estágios (em combinação com MEV)
A única mudança substancial é a recomendação de terapias não medicamentosas para os pacientes que fazem parte do novo grupo de pré-hipertensos (a partir de 120/80)!
A única mudança substancial é a recomendação de terapias não medicamentosas para os pacientes que fazem parte do novo grupo de pré-hipertensos (a partir de 120/80)!

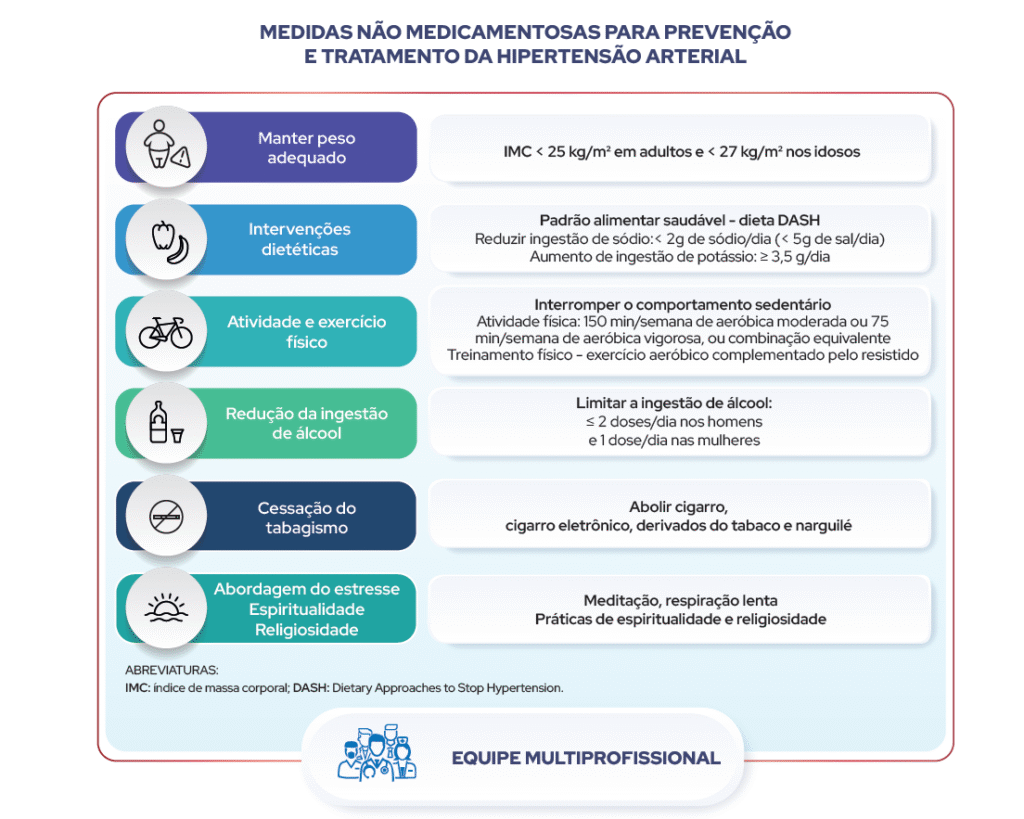
MEV na HAS – como prescrever?

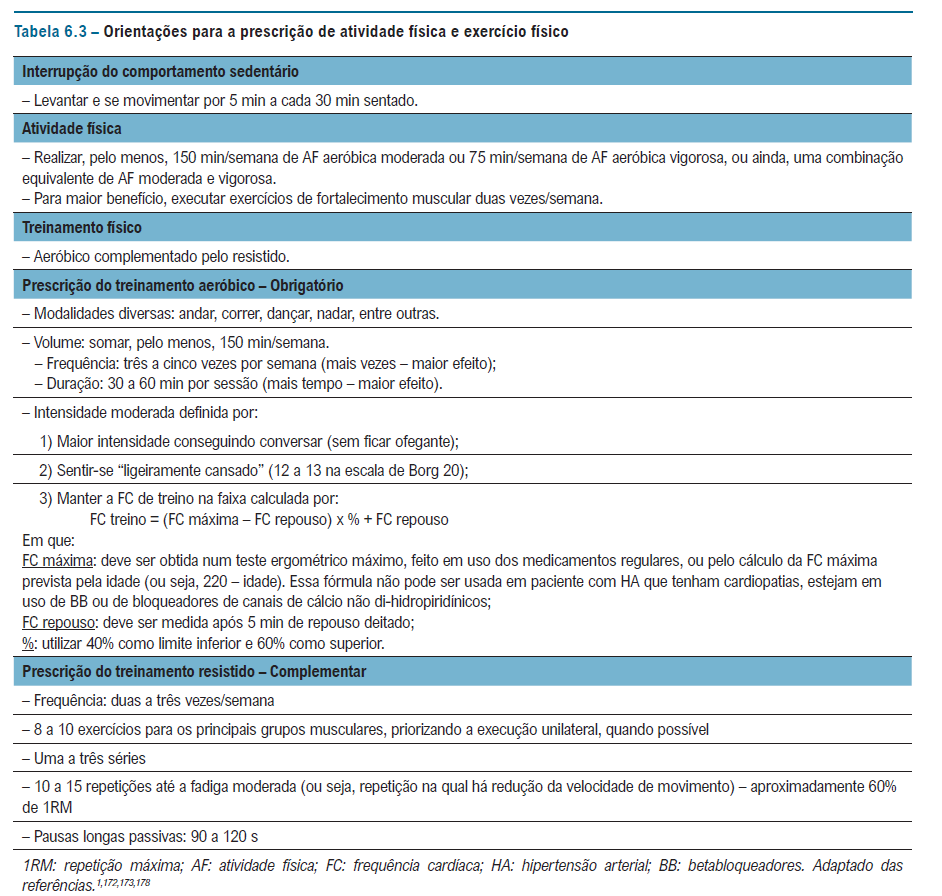
Resumo didático das indicações de MEV:
TRATAMENTO MEDICAMENTOSO
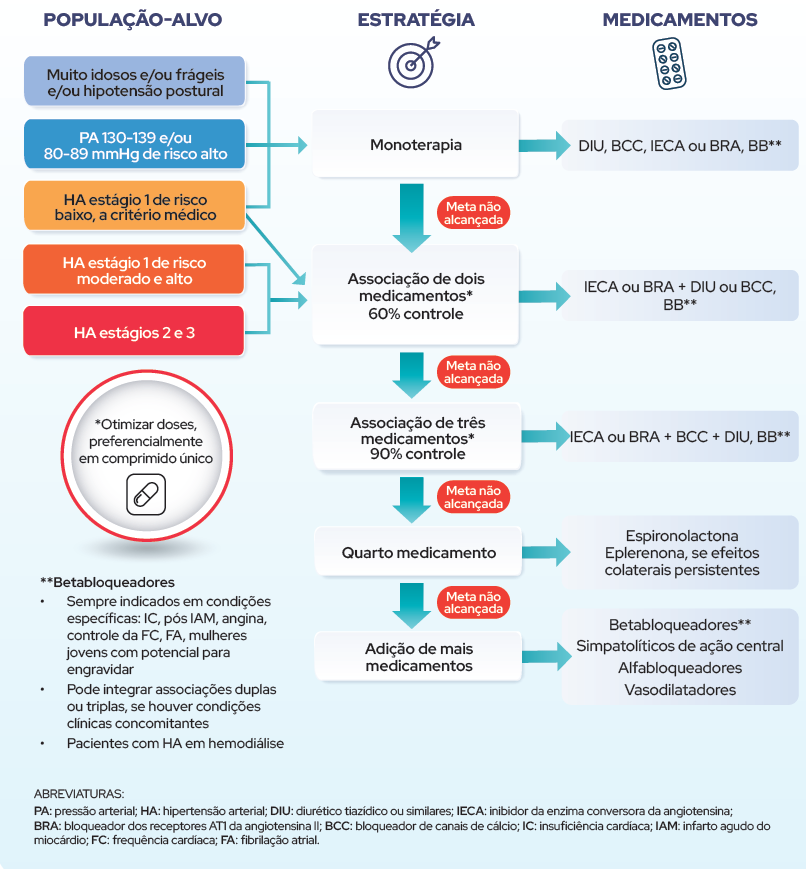
Prepare o print do novo fluxograma da terapia medicamentosa da HAS!
– Perceba que os betabloqueadores nunca devem ser utilizados inicialmente sem a devida indicação (inserida no canto inferior esquerdo da imagem). Então nada daquele famoso Atenolol sem indicação na prescrição!
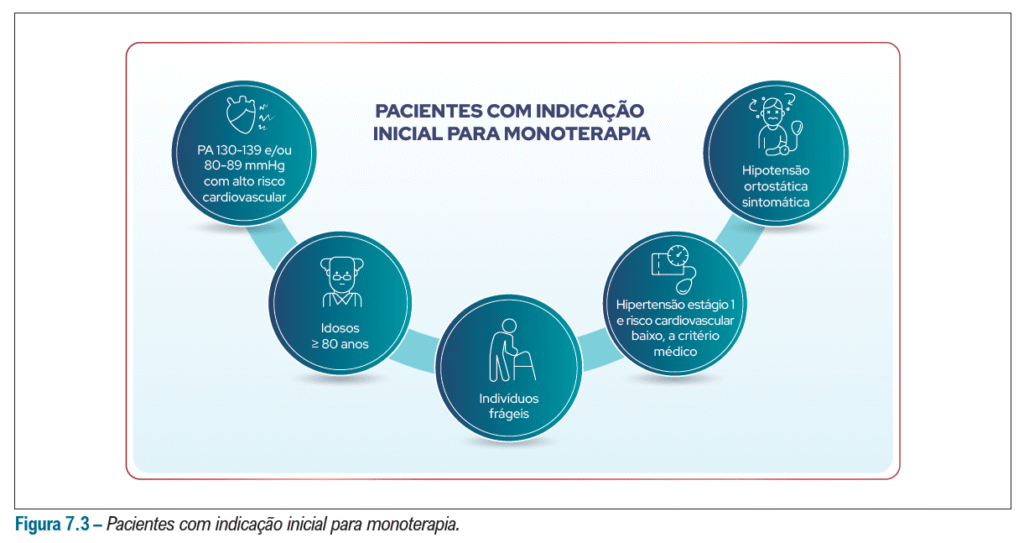
E quem são os pacientes que se beneficiam da monoterapia? De resto é associação de dois fármacos para todos!
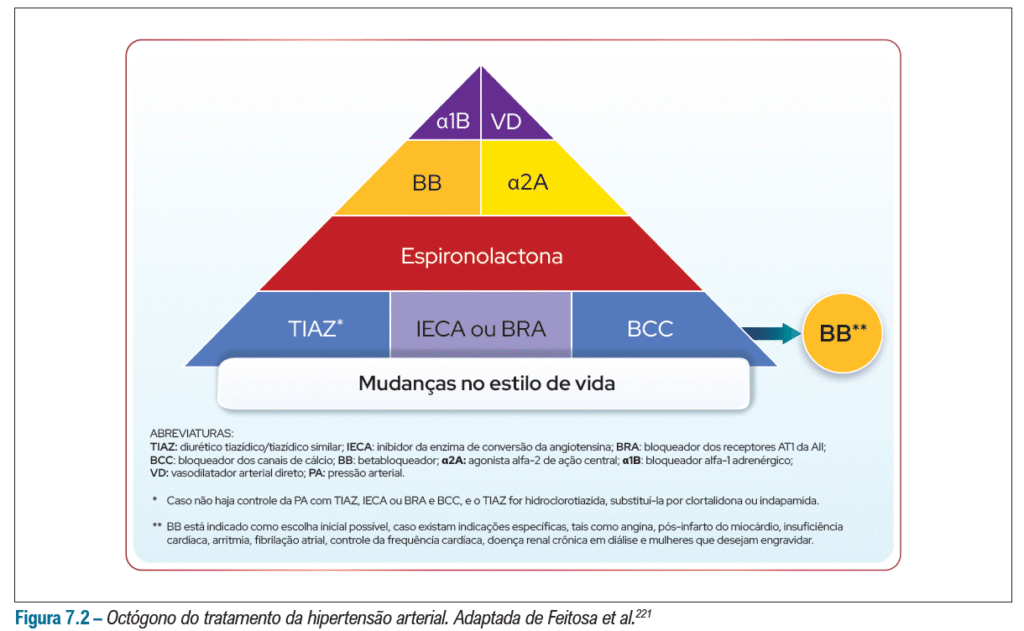
Aqui está a famosa pirâmide da terapêutica na HAS:
LEMBRE-SE QUE A META UNIVERSAL PARA QUALQUER PACIENTE
DE QUALQUER RISCO É <130X80MMHG*
*Exceto para idosos frágeis, muito idosos ou com condições que comprometam a expectativa de vida, a meta de PA no valor máximo tolerado
CRISE HIPERTENSIVA
Outra mudança importante na nova diretriz está aqui – foi desencorajado o conceito “urgência hipertensiva”.
Agora a crise hipertensiva (PA maior ou igual a 180x110mmHg) é dividida em:
– Elevação importante da PA sem LOA aguda
– Emergência hipertensiva

À esquerda – Elevação importante da PA sem LOA aguda
À direita – Emergência hipertensiva
Abaixo estão as emergências hipertensivas:

Quais exames devemos solicitar na suspeita de EH?
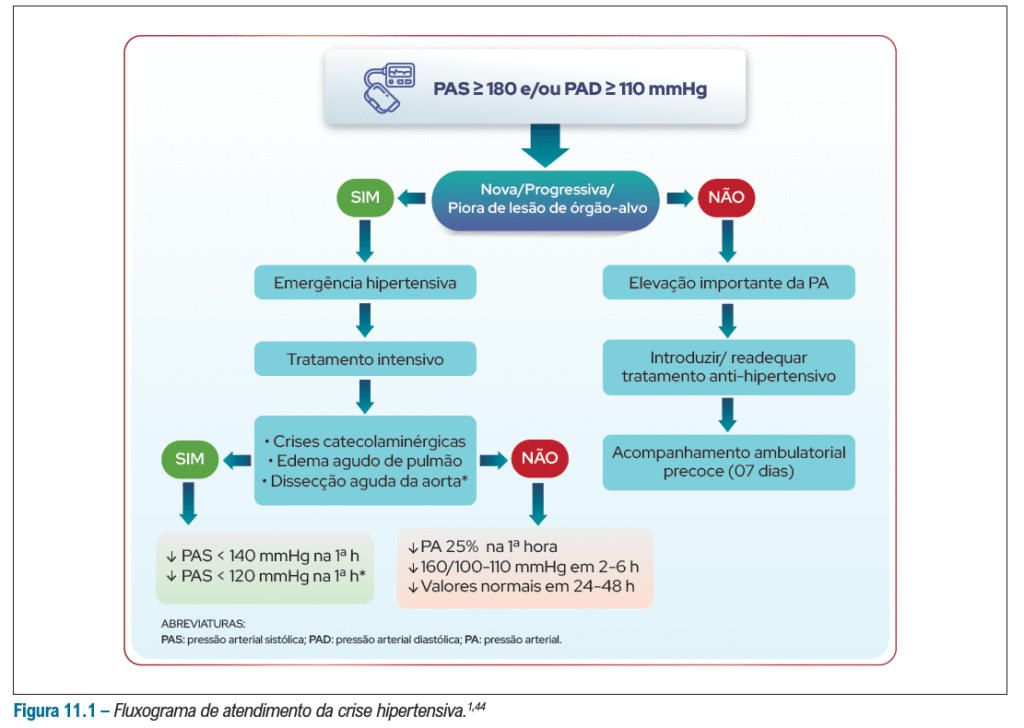
Novo fluxograma de atendimento à crise hipertensiva – nunca mais utilize o famoso “captopril sublingual” em elevação importante da PA sem LoA!
Tá, mas… E se eu quiser continuar utilizando “meu captopril” ?
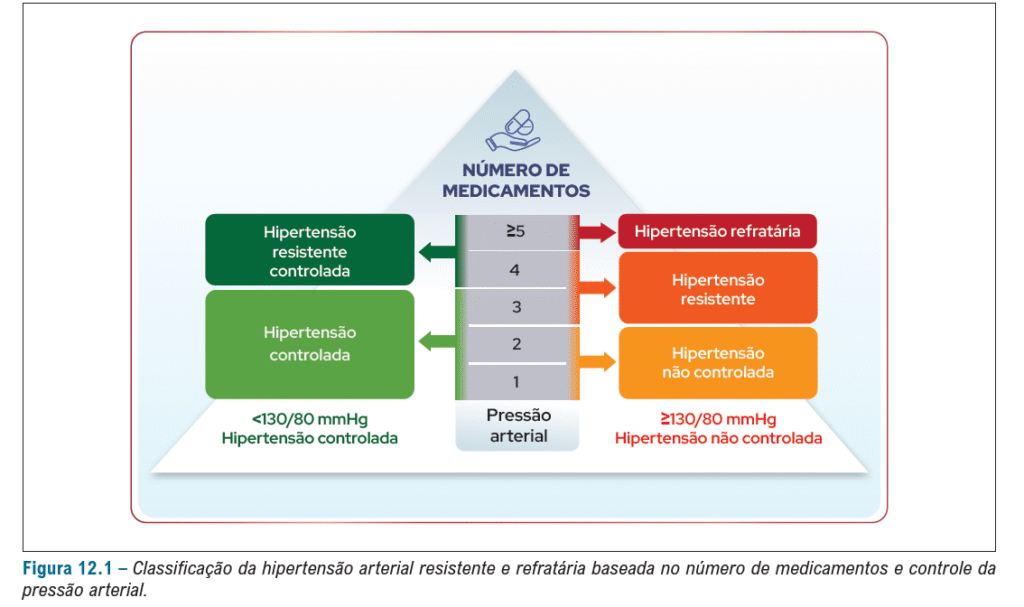
HIPERTENSÃO RESISTENTE E REFRATÁRIA
É importante falarmos sobre esses dois conceitos fundamentais:
Hipertensão Arterial Resistente (HAR):
É quando a pressão arterial (PA) permanece acima das metas mesmo com o uso de 3 ou mais classes de anti-hipertensivos em doses adequadas, máximas e por tempo mínimo de 30–60 dias.
O esquema deve incluir, preferencialmente:
um diurético tiazídico ou similar,
um inibidor do SRAA (IECA ou BRA),
e um bloqueador de canal de cálcio de longa ação.
Também é considerada HAR quando o paciente usa 4 ou mais medicamentos e consegue manter a PA controlada.
Hipertensão Arterial Resistente Refratária (HARf):
Subtipo mais grave da HAR.
A PA continua não controlada mesmo com o uso de 5 ou mais anti-hipertensivos, em doses adequadas e máximas, incluindo:
um antagonista do receptor mineralocorticoide (ARM) (espironolactona ou eplerenona),
e um diurético tiazídico de ação prolongada (como clortalidona ou indapamida)
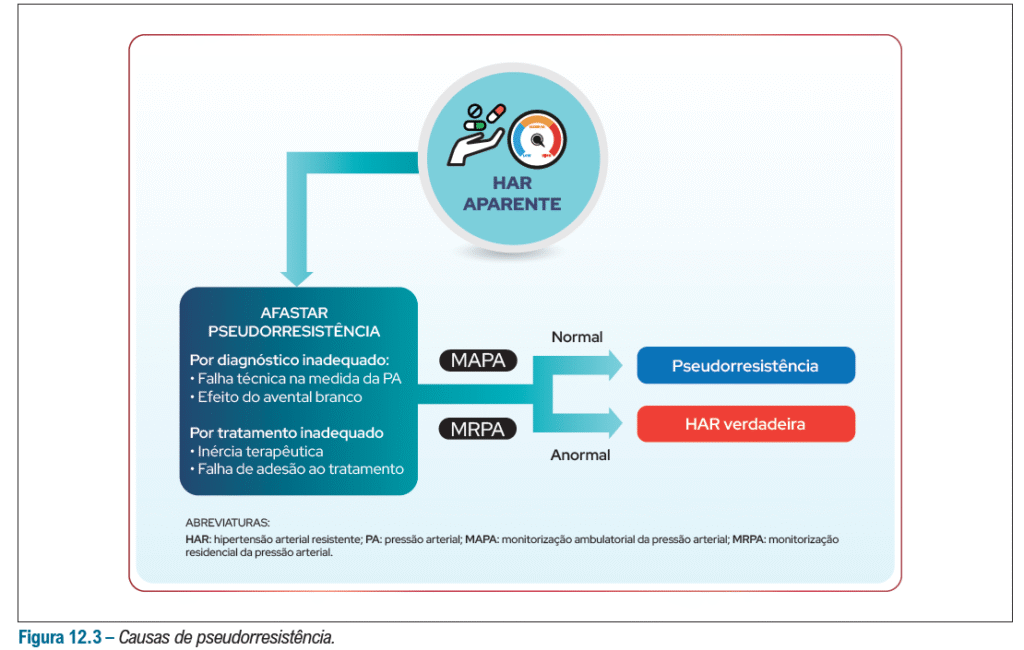
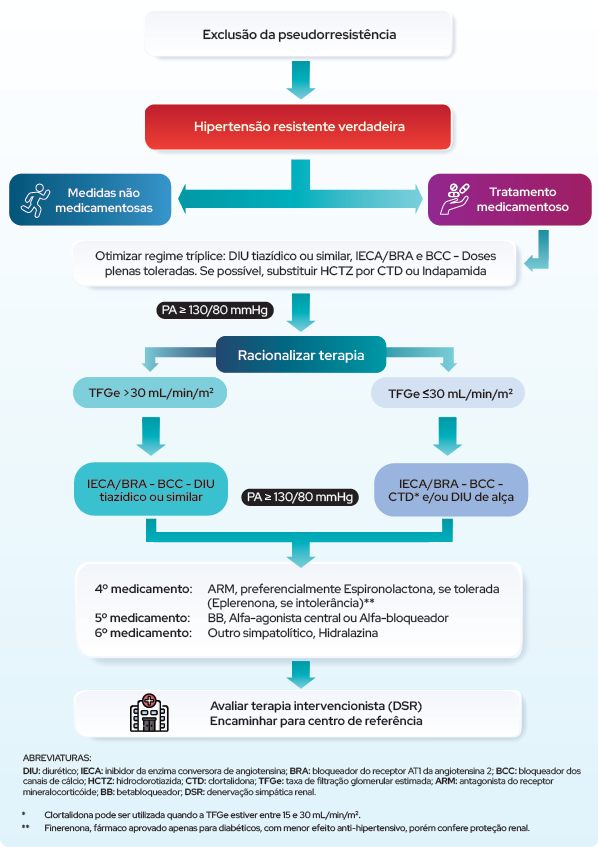
Antes de fecharmos o diagnóstico de HAS resistente, deve-se excluir pseudoreesistência – Que são situações que expliquem o motivo da pressão não ficar controlada com os 3 fármacos em dose máxima
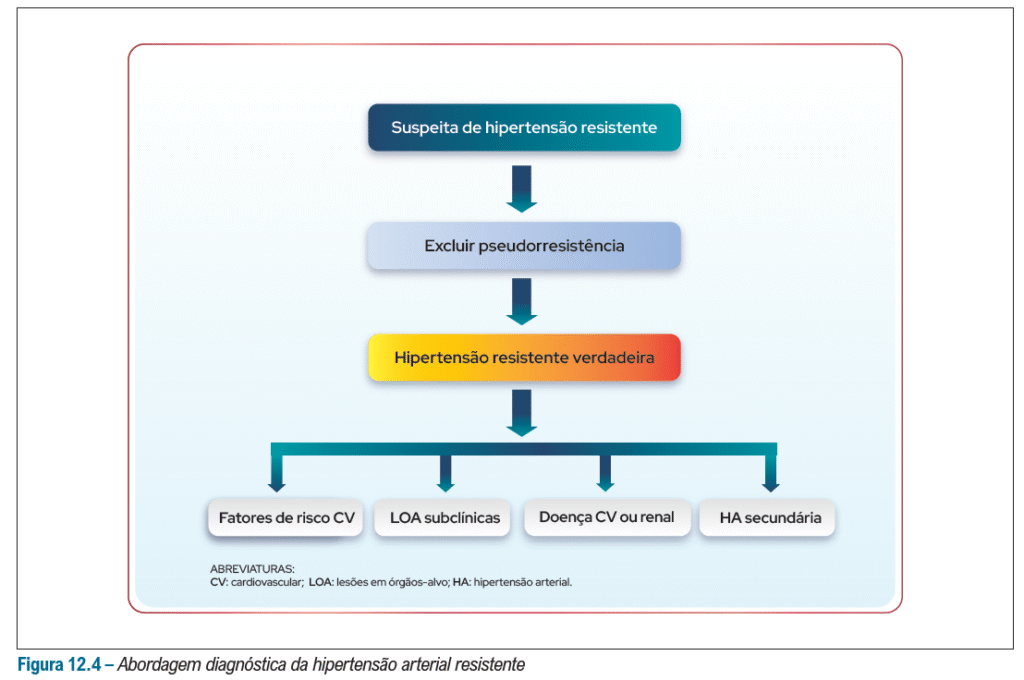
Além disso… Confirmado a hipertensão resistente verdadeira é importante avaliar os fatores de risco CV, LoA’s subclínicas, doenças cardíacas e renais ou HAS secundária
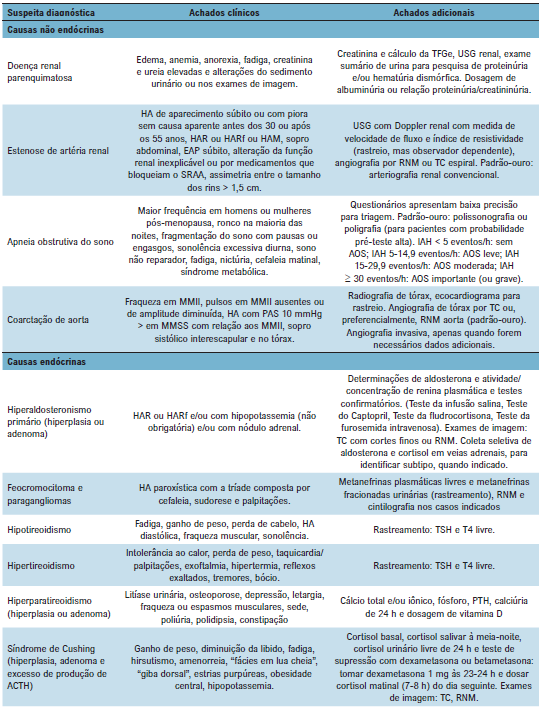
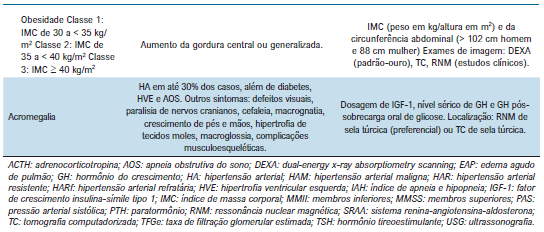
Está inserido também no guideline as principais causas de HAS secundária – que devem ser pesquisadas em pacientes com HAS resistente verdadeira ou que o exame físico / clínico nos dê sinais de determinada patologia. A diretriz da ESC de 2024 também ressalta o papel da pesquisa de HAS secundária em pacientes adultos jovens (<40 anos)
Referências:
Brandão, A. A.; Rodrigues, C. I. S.; Bortolotto, L. A.; Nadruz, W.; et al. Diretriz Brasileira de Hipertensão Arterial – 2025. Arquivos Brasileiros de Cardiologia, Rio de Janeiro, v. 122, n. 9, e20250624, 2025. ABC Cardiol
Jones, D. W.; Ferdinand, K. C.; Taler, S. J.; Johnson, H. M.; Shimbo, D.; et al. 2025 AHA/ACC/AANP/AAPA/ABC/ACCP/ACPM/AGS/AMA/ASPC/NMA/PCNA/SGIM Guideline for the Prevention, Detection, Evaluation, and Management of High Blood Pressure in Adults: a report of the American College of Cardiology/American Heart Association Joint Committee on Clinical Practice Guidelines. Hypertension, 2025.
McEvoy, J. W.; McCarthy, C. P.; Bruno, R. M.; Brouwers, S.; Canavan, M. D.; Ceconi, C.; et al. 2024 ESC Guidelines for the Management of Elevated Blood Pressure and Hypertension. European Heart Journal, v. 45, n. 38, p. 3912-4018, 7 out. 2024.
