Publicado por Luiz Eduardo Bessa Silveira – Editor CardioPS

A nossa arritmia favorita agora possui um novo guideline fresquinho da SBC! Vamos aos principais pontos:
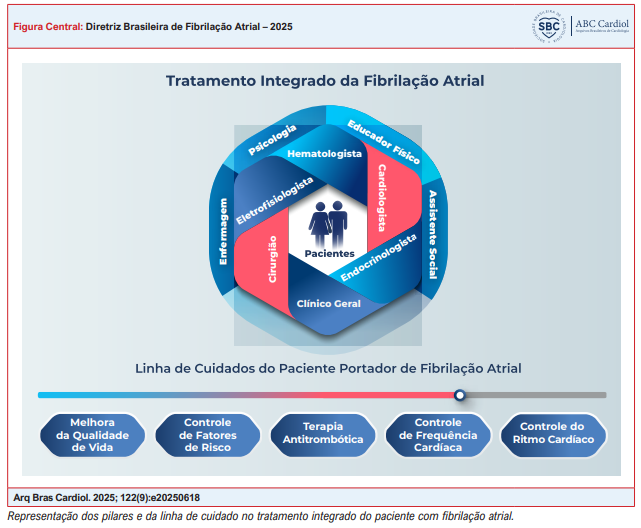
A Figura inicial e central da diretriz está aqui. A fibrilação atrial é uma arritmia que envolve um círculo multidisciplinar em seu cuidado (lembre-se do CARE das diretrizes gringas) e sua linha de cuidado deve ser contínua e adequada para cada tipo de paciente.
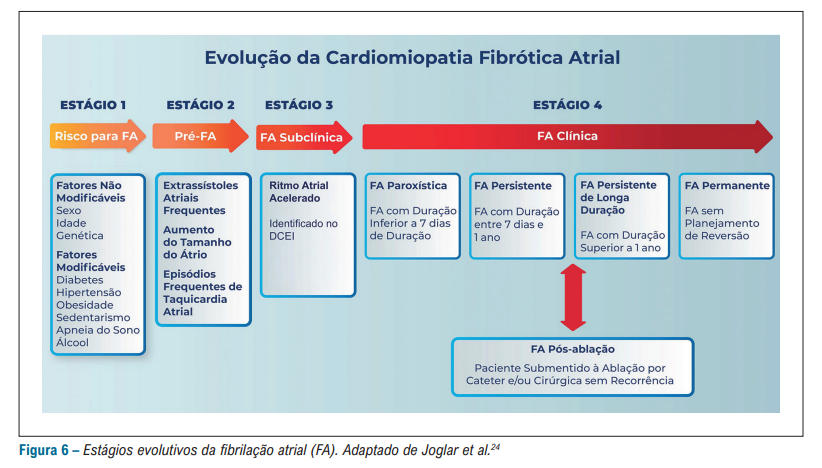
Pode ser separada em duas entidades – é importante citarmos a mudança atual e surgimento da segunda entidade “FA subclínica” que as diretrizes e trials de fora do Brasil chamam de AHRE (atrial high rate episodes).

Aqui a antiga classificação continua a mesma – porém, temos agora a FA pós-ablação: uma FA que é submetida a ablação e não recorre após o procedimento.

A nossa diretriz também traz a evolução natural da cardiomiopatia fibrótica atrial. Perceba que tudo inicia-se com os fatores de rico, que evoluem posteriormente para alterações estruturais e elétricas em átrio, levando a FA subclínica e posteriormente a FA clínica.
Toda essa evolução está intrínseca a fisiopatologia da FA:
E o screening da FA, como deve ser feito ? Lembre-se que estamos na ERA DIGITAL e que smarthwatches, celulares e até anéis conseguem nos avisar quando o ritmo cardíaco se torna irregular ou estamos taquicardicos!

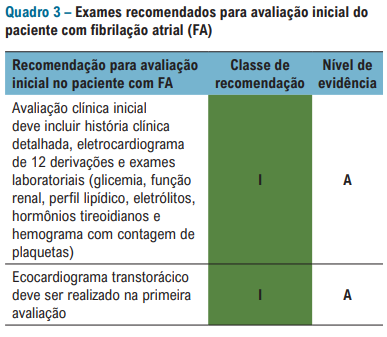
Uma dúvida comum entre os médicos é: quais exames devo pedir para meu paciente que acabei de diagnosticar com FA?
Segue abaixo:
TRATAMENTO
TERAPIA ANTITROMBÓTICA
Assim como a diretriz europeia, agora o antigo CHADVASC é CHADSVA. O sexo feminino perdeu seu papel na estratificação de risco trombótico, deixando mais universal e uniforme a indicação de anticoagulação para os pacientes com FA.
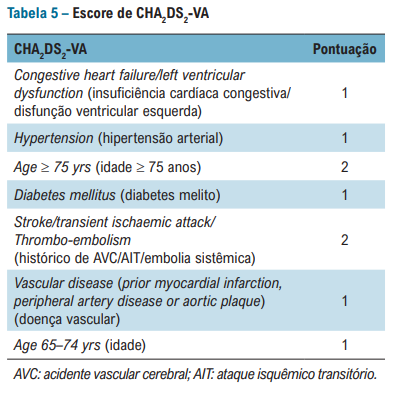
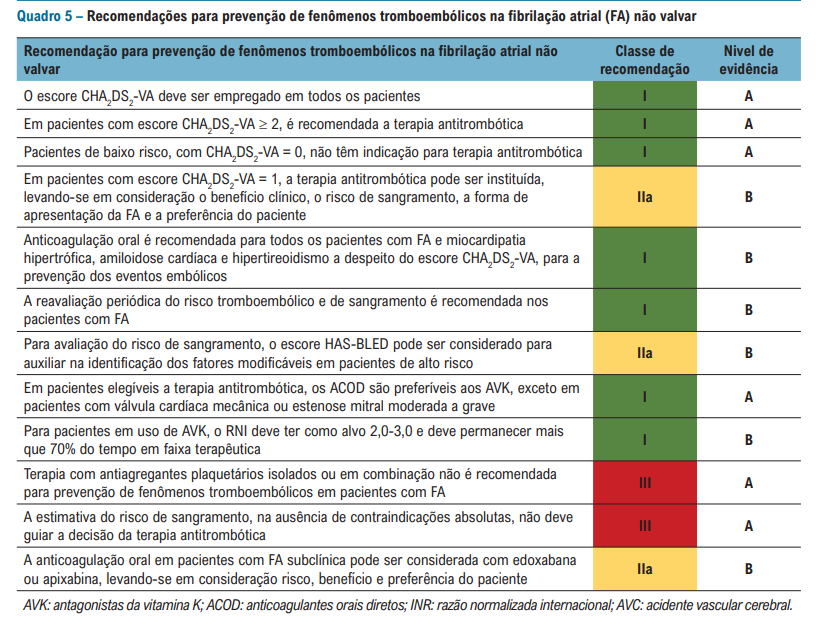
LEMBRE-SE: CHADSVA MAIOR DO QUE 1 = ANTICOAGULAÇÃO
IGUAL A 1 = AVALIAR ANTICOAGULAÇÃO
0 = NÃO ANTICOAGULAR
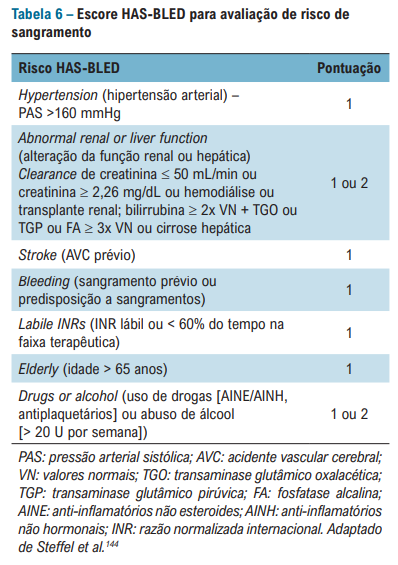
O bom e velho score HAS-BLED também está na diretriz. Infelizmente o DOAC score – que foi feito para avaliar risco de sangramento com DOACS não veio no nosso novo guideline – seguimos com o HAS-BLED que foi feito inicialmente para avaliação de sangramento com AVK (varfarina).
É SEMPRE BOM RESSALTAR: O HAS-BLED NÃO CONTRAINDICA ANTICOAGULAÇÃO!
É UM SCORE DE SUPORTE PRINCIPALMENTE PARA ORIENTAÇÕES AO PACIENTE
Quais são os anticoagulantes orais disponíveis para prevenção de eventos trombóticos na FA?
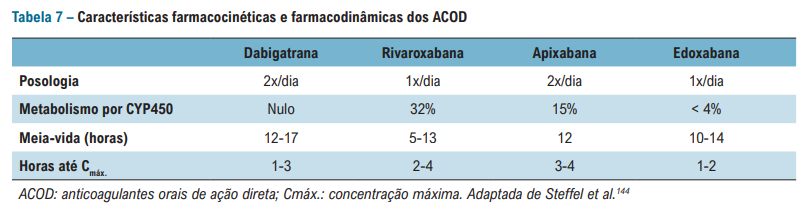
Aqui estão os famosos DOACS – de ação direta
Perceba que o nosso querido VABAM, XARELTO ou para os mais íntimos Rivinha possui nuances em suas características farmacológicas. 1. Mais metabolismo pelo CYP450 2. Meia vida mínima curta (5-13h) 3. Somente 1 tomada diária (que deve ser em qualquer horário, mas com alimento).
Nuances da Rivaroxabana:
- Decisão baseada em estudos clínicos de fase II e III, que demonstraram eficácia e segurança da dose única diária
- Eficaz na prevenção de AVC em fibrilação atrial não valvar e na prevenção secundária de TEV (tromboembolismo venoso)
- Estudos mostram que dose única é tão eficaz quanto a dose dividida, com a vantagem de melhor adesão ao tratamento
- Efeito anticoagulante dura pelo menos 24 horas, mesmo com queda nos níveis plasmáticos, por causa da ação sustentada sobre o fator Xa
- Meta-análises recentes não mostram diferenças significativas de eficácia ou segurança entre 1x/dia e 2x/dia
- Diretrizes da American College of Cardiology (2024) recomendam a dose única diária com base nessas evidências
- Vantagens da dose única: mais prática, maior adesão e eficácia clínica equivalente
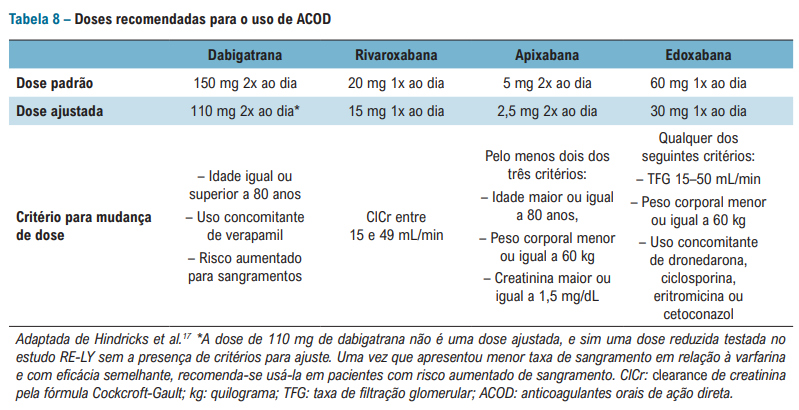
E QUAIS SÃO OS CRITÉRIOS PARA REDUÇÃO DE DOSE NOS DOACS? SEGUE A COLINHA ACIMA
No que tange em relação a suspensão dos fármacos com sangramento ativo, a diretriz orienta que:
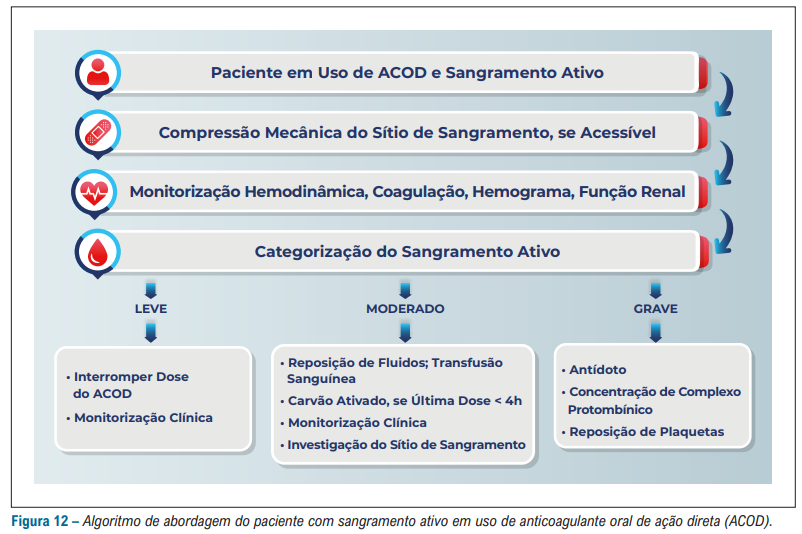
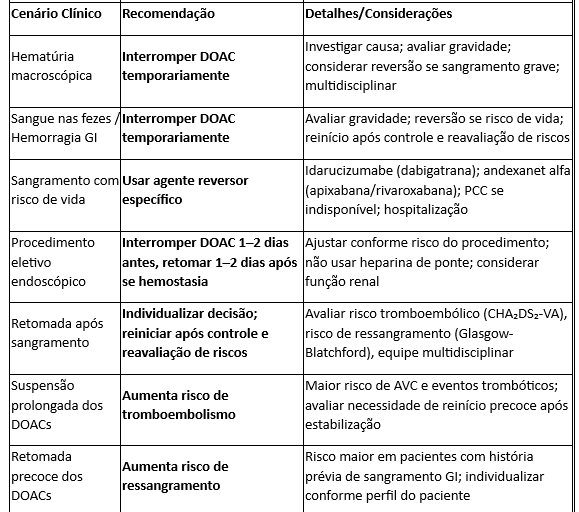
Aqui trazemos algumas situações que não são citadas diretamente pela diretriz da SBC, mas é sabido que são muito frequentes no âmbito hospitalar/ambulatorial:
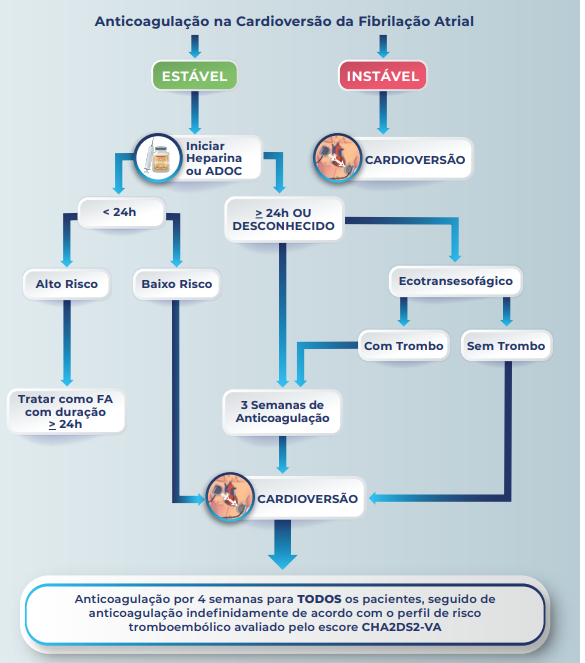
CARDIOVERSÃO ELÉTRICA E ANTICOAGULAÇÃO
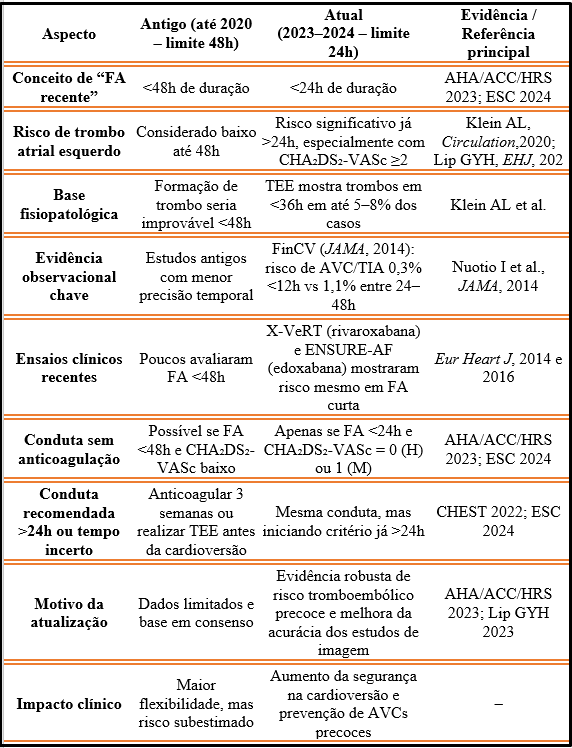
Temos aqui a abordagem completa da cardioversão e anticoagulação na Fibrilação atrial. E a mudança mais significativa: o limiar de FA recente reduziu de 48h para 24h, seguindo as demais diretrizes mais recentes!
Por que a mudança ? Listamos abaixo os principais fatores e referências que embasaram essa modificação.
QUAL ANTICOAGULANTE UTILIZAR EM CADA SITUAÇÃO
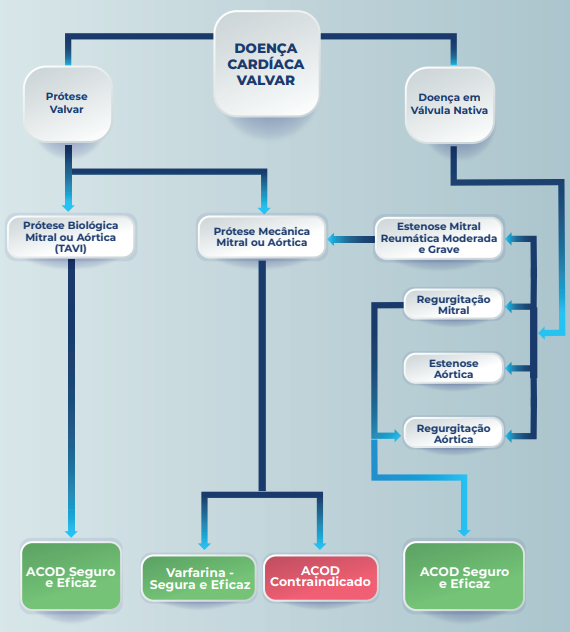
Temos um fluxograma prático que divide a escolha dos anticoagulantes orais para cada situação. Lembrem-se que a boa e velha Varfarina – nossa amiga derivada de veneno de ratos e da comida do gado do oeste americano ainda é necessária em algumas situações específicas!
FA vs SCA:
Importância de conhecer o esquema de anticoagulação em pacientes com FA + SCA
- Prevenção de AVC cardioembólico: manter anticoagulação adequada reduz eventos neurológicos graves.
- Prevenção de trombose de stent / recorrência isquêmica: após SCA ou angioplastia, é essencial associar antiplaquetários de forma segura.
- Equilíbrio entre sangramento e trombose: manejo incorreto aumenta mortalidade; exige ajuste fino da terapia.
- Escolha e combinação corretas de fármacos: preferir DOAC + P2Y12 (sem aspirina prolongada) reduz sangramentos, segundo estudos como AUGUSTUS, RE-DUAL PCI, PIONEER AF-PCI e ENTRUST-AF-PCI.
- Relevância em situações de urgência: conhecer reversores (idarucizumabe, andexanet) é vital em sangramentos graves.
- Estratificação de risco individual: usar CHA₂DS₂-VASc e HAS-BLED para definir intensidade e duração da terapia.
- Tomada de decisão multidisciplinar: envolve cardiologia, hemostasia e clínica para otimizar segurança e eficácia.

É fundamental avaliarmos o benefício da anticoagulação:

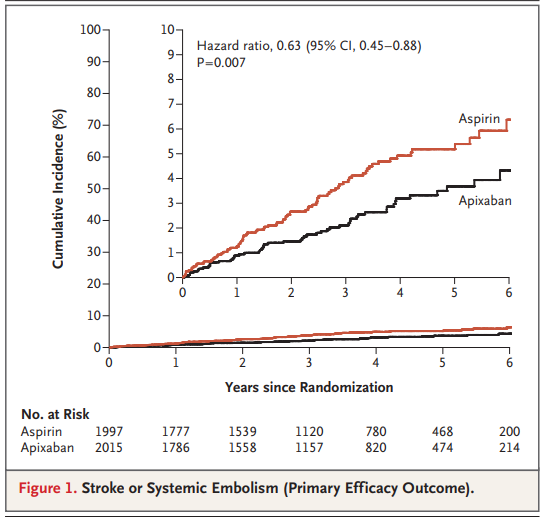
Sabemos que na FA clínica a anticoagulação possui indicação plena, mas na subclínica havia um limbo de evidências – até os últimos anos onde foram publicados alguns grandes estudos como o ARTESIA (comparou anticoagulação vs AAS nos pacientes com FA subclínica) e os resultados foram surpreendentes.
Considere anticoagular pacientes com AHRE e:
1 – TA persistente, ou não persistentes porém muito frequentes
2 – Pacientes de alto risco para AVC (CHADSVA elevado)
3 – Pcts que possuem episódios não sustentados de FA na vigência de TA (documentado em holter ou outros dispositivos de monitorização cardíaca de longa duração)
4 – Pcts com AVC prévio
ORIENTAÇÕES AO PACIENTE EM USO DE ANTICOAGULANTE
É de extrema importância orientar sobre fatores de risco em pacientes com FA em uso de anticoagulantes (quedas, sangramentos etc.) visando:
Prevenção de sangramentos graves: pacientes precisam reconhecer sinais precoces (hematomas, urina escura, fezes escuras, sangramento nasal/gengival) para buscar atendimento rápido.
Redução do risco de quedas e traumas: quedas podem causar hemorragias internas (ex.: hematoma subdural); orientar sobre cuidados no ambiente e equilíbrio é essencial.
Evitar uso de medicamentos que aumentam risco de sangramento: como AAS, AINEs ou fitoterápicos sem orientação médica.
Educação sobre situações de urgência: em caso de trauma craniano, mesmo leve, o paciente deve procurar pronto atendimento devido ao risco de sangramento intracraniano.
Acompanhamento periódico: avaliar função renal, hepática e presença de anemia ajuda a ajustar dose e prevenir complicações.
Evitar suspensão indevida da medicação: parar por conta própria aumenta risco de AVC; decisões devem ser médicas.
Orientação sobre segurança doméstica: usar calçados firmes, boa iluminação, barras de apoio no banheiro — especialmente idosos.
Educação contínua do paciente e familiares: melhora adesão, segurança e reduz mortalidade relacionada a sangramento.


Para terem uma ideia do risco / benefício da anticoagulação em pacientes com risco de queda:

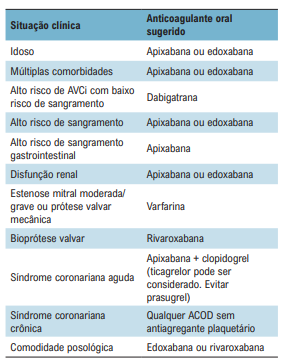
ANTICOAGULANTE IDEAL PARA CADA TIPO DE PACIENTE
Abaixo está a famosa tabela que nos mostra qual anticoagulante deve ser escolhido para cada tipo de paciente – esses dados foram retirados principalmente de subgrupos/metanálises dos grandes estudos com anticoagulantes:
CONTROLE DE RITMO
Seguindo a linha de raciocínio ao falarmos de cardioversão elétrica, a nossa diretriz traz também atualizações importantes em relação a cardioversão química e também por outros meios (ablação, cirurgia).
Inicialmente, devemos separar os pacientes em dois grupos – os que tem doença cardíaca estrutural vs os que não tem:
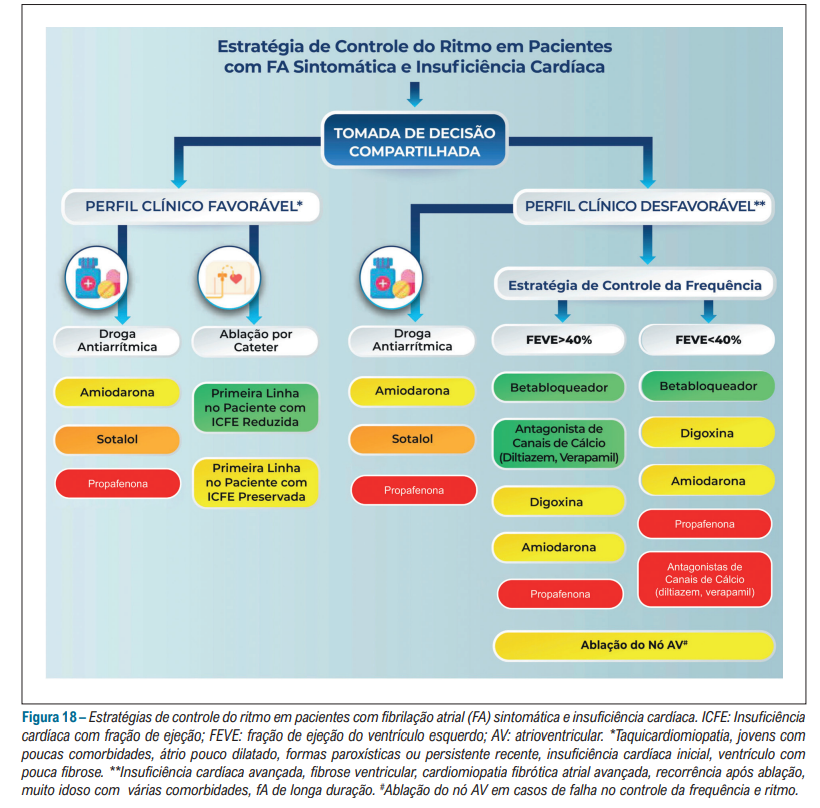
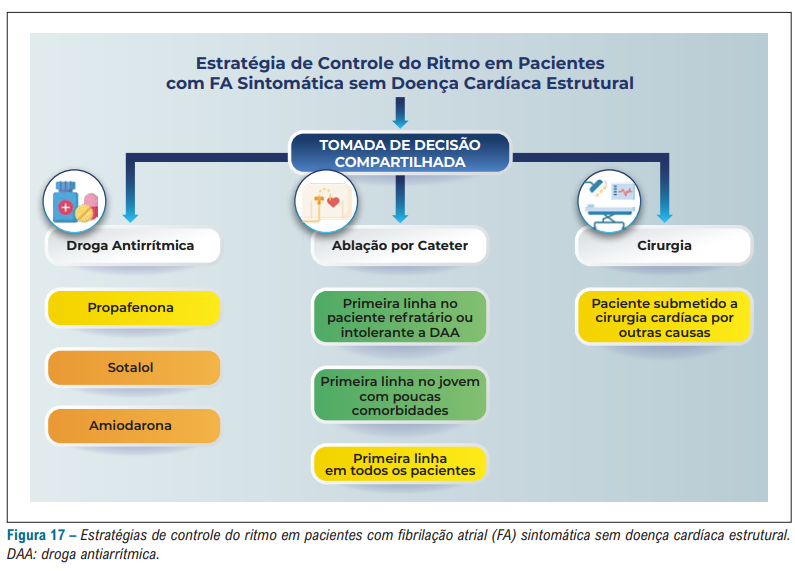
Perceba que quanto mais doença estrutural, menos a busca para ritmo sinusal.
A ablação por cateter vem tomando conta das indicações na FA paroxística e persistente.
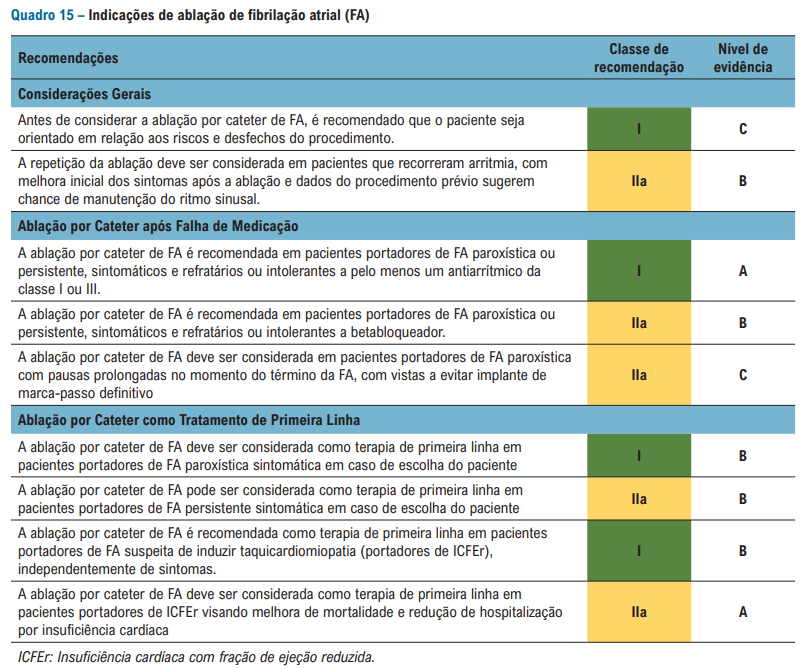
E quais são os fármacos utilizados na cardioversão química?

Lembre-se que a droga de escolha para reversão ao ritmo sinusal em pacientes com doença cardíaca estrutural é a Amiodarona, diferente da Propafenona utilizada sem doença cardíaca estrutural e na famosa estratégia “pill in the pocket”.
CONTROLE DE RITMO NA EMERGÊNCIA – A ANALOGIA DO OVO E DA GALINHA
1. O dilema clínico
- Na FA ou flutter agudos, muitas vezes não é claro se a arritmia é a causa ou a consequência da instabilidade.
- Essa dúvida é essencial: agir sem identificar o que veio primeiro pode transformar a cardioversão em uma conduta às cegas e arriscada.
2. Por que “quantificar o que veio primeiro” é crucial
- Se a FA/flutter for consequência de outra condição (ex.: sepse, TEP, IAM, hipoxemia,), a CVE pode falhar ou a arritmia recorrer imediatamente.
- Se for causa primária da instabilidade, adiar a reversão pode agravar a perfusão e o prognóstico.
- Ou seja, identificar a sequência temporal e causal direciona o manejo correto — e evita procedimentos desnecessários ou inseguros.
3. Evitar a “cardioversão no escuro”
- Cardioversão sem contexto pode:
- causar recaída imediata,
- não corrigir a instabilidade,
- ou até precipitar eventos embólicos se houver trombo não identificado.
- A decisão deve sempre considerar:
- duração estimada da arritmia,
- estabilidade clínica,
- presença de gatilhos reversíveis,
- e segurança anticoagulante.
CONTROLE DA FC

A diretriz é bem clara em relação a meta de FC para pacientes com FA. Esses dados foram obtidos principalmente dos estudos RACE e RACE II que modificaram a visão na terapia da fibrilação atrial acerca de controle de FC vs ritmo.
Já em relação ao flutter, a evidência direta é limitada.
- Muitos ensaios modernos sobre alvo de FC (ex.: RACE II) incluíram principalmente FA permanente — flutter foi frequentemente excluído desses estudos. Portanto, a recomendação de alvo leniente é principalmente derivada da experiência em FA.
- Estudos mais antigos (p.ex. RACE original) incluíram pacientes com FA persistente e AFL (flutter), e diretrizes em geral aplicam as metas de controle de FC para AF/AFL, mas isso é extrapolação.
- Clinicamente: o flutter cavotricuspídeo-dependente costuma ter condução AV 2:1 → FC ventricular mais fixa/alta; frequentemente o tratamento curativo (ablação) é mais indicado que apenas ajuste da taxa. Em suma: leniente <110 pode ser usado em flutter estável, mas com mais cautela — considerar ablação quando apropriado.
E quais drogas devo utilizar no controle da FC?
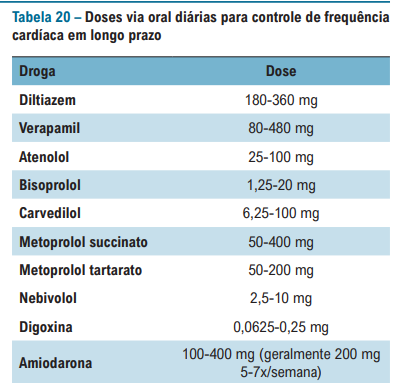
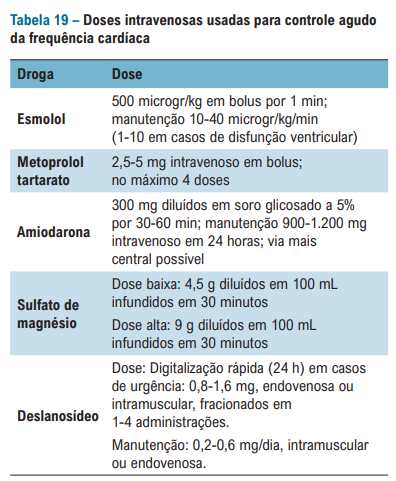
A diretriz enfim trouxe a indicação formal do sulfato de magnésio para controle de FC – utilizado bastante pelo pessoal do HCFMUSP – INCOR
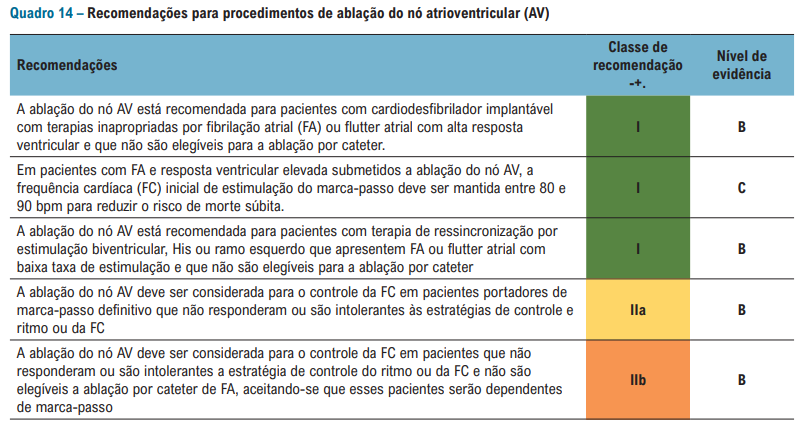
E por último, temos como opção adicional para casos restritos – a ablação do NÓ AV!
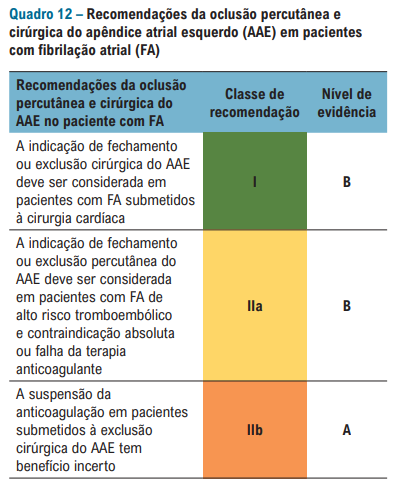
Não poderíamos deixar de falar sobre abordagens estruturais/cirúrgicas e sequer citar o fechamento percutâneo do apêndice atrial esquerdo – local de maior prevalência de trombos formados pela fibrilação atrial e flutter atrial:
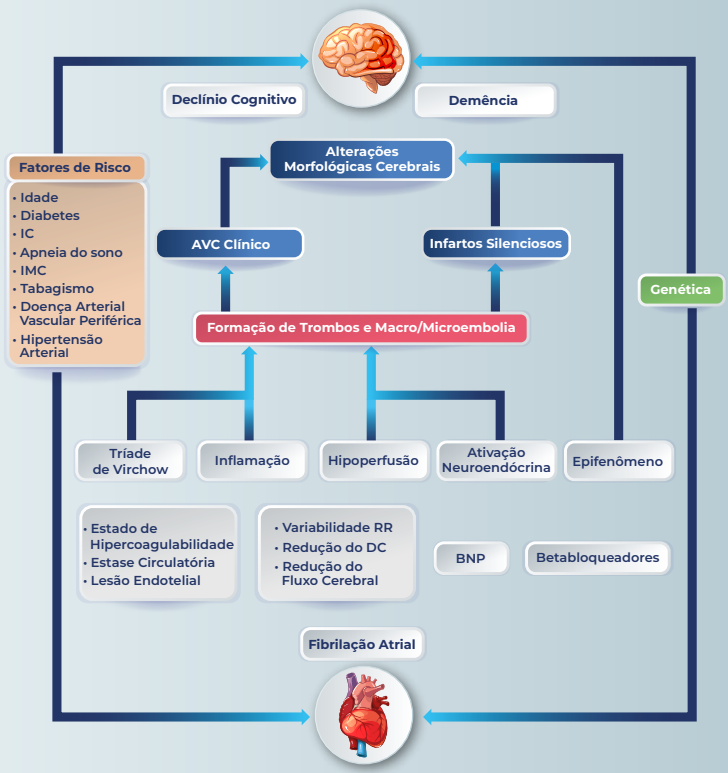
A imagem que marca o final da diretriz é algo que vêm sendo discutido bastante nos últimos anos – a correlação de fibrilação atrial com demência e declínio cognitivo.
A associação entre fibrilação atrial (FA), demência e alterações cognitivas é de grande relevância clínica, pois a FA está consistentemente associada a um risco aumentado de comprometimento cognitivo e demência, independentemente da ocorrência de AVC clínico. Estudos recentes demonstram que pacientes com FA apresentam risco 1,4 a 2,2 vezes maior de desenvolver demência ou declínio cognitivo, mesmo na ausência de história de AVC, e esse risco é ainda mais elevado em pacientes pós-AVC.
Portanto, a identificação e manejo da FA têm impacto direto na prevenção de alterações cognitivas e demência, sendo fundamental a avaliação cognitiva periódica nesses pacientes e a otimização do tratamento dos fatores de risco cardiovasculares e da própria FA.